Se estima que el 50-70% de las personas con obesidad, padecerán hígado graso
La enfermedad celíaca puede ser asintomática o no, además, sus síntomas con fácilmente confundibles con otras patologías
La enfermedad celíaca puede ser asintomática o no, además, sus síntomas con fácilmente confundibles con otras patologías
Una de cada tres Infecciones por Hepatitis C (VHC) se sigue diagnosticando tarde, cuando el daño en el hígado es irreversible
Una de cada tres Infecciones por Hepatitis C (VHC) se sigue diagnosticando tarde, cuando el daño en el hígado es irreversible
El Síndrome del Intestino Irritable (SII) es una de las patologías digestivas más frecuentes y con mayor afectación de la calidad de vida
17 de octubre de 2024. Con motivo del Día Nacional del Síndrome del Intestino Irritable (SII), celebrado el 21 de octubre, la Fundación Española del Aparato Digestivo (FEAD) busca concienciar sobre esta patología incidiendo en la importancia del diagnóstico basado en criterios de síntomas. El Síndrome del Intestino Irritable (SII) es un trastorno funcional digestivo, caracterizado por una disfunción del eje intestino-cerebro y cuyos síntomas provienen del intestino delgado y del colon. “Es importante destacar que hasta un 40% de la población mundial presenta síntomas digestivos de tipo funcional y un 10-15%, es decir, entre 1 y 2 personas de cada 10 pueden tener síntomas compatibles con el SII”, apunta la Dra. Carolina Malagelada, experta y secretaria de la FEAD y médico adjunto del Servicio de Aparato Digestivo del Hospital Vall d’Hebron (Barcelona). Con todo esto, el SII es muy fácilmente confundible con otras patologías con las que comparte síntomas, de aquí la importancia de excluir otras enfermedades antes de dar una valoración final en positivo. Síntomas y tipología Los síntomas de este trastorno se centran en dolor o molestia abdominal asociada con cambios en el hábito defecatorio. Dentro de esto, hay varios subtipos entre los que se encuentran el subtipo diarrea, el subtipo estreñimiento y un grupo denominado el subtipo mixto. “Lo importante es que haya una molestia o dolor abdominal de más de 6 meses de evolución acompañado de un cambio en la frecuencia o consistencia de las deposiciones”, apunta la Dra. Malagelada, razones por las que es una de las enfermedades que más afecta la calidad de vida de los pacientes. Además, puede haber otros síntomas que lo acompañan como la distensión abdominal o sensación de hinchazón o flatulencia, entre otros. Por otro lado, “los pacientes suelen referir que factores relacionados con el estilo de vida, como la alimentación y el estrés influyen negativamente en los síntomas”, concluye la doctora. Igualmente, la sobreinformación en internet y el aumento de consultas por trastornos funcionales reflejan una mayor conciencia de la población sobre la salud digestiva. Diagnóstico El diagnóstico está basado en los criterios de Roma, basados en la frecuencia y duración de los síntomas. En este sentido, “es importante señalar que no existe una prueba diagnóstica para identificar el SII”, por eso, “realizamos un diagnóstico tras excluir otras enfermedades digestivas mediante las pruebas que consideremos necesarias”, señala la doctora. Una vez se ha alcanzado el diagnóstico de intestino irritable, “debemos comunicarle al paciente nuestra sospecha diagnostica de que se trata de un Síndrome del Intestino Irritable, en lugar de repetir múltiples pruebas cuyos resultados dan valores normales”. Para esto “la habilidad, experiencia y conocimiento del médico también son claves”. Por otro lado, “es igual de importante que, aunque las pruebas reflejen valores normales el paciente confíe en la valoración del médico y su diagnóstico” porque, a veces, “el no tener esa prueba diagnóstica dificulta la credibilidad de esta valoración en positivo” por lo que, “una relación de confianza y empatía médico-paciente es fundamental para el posterior tratamiento de este trastorno”. Tratamiento La gran mayoría de pacientes con SII presentan síntomas relativamente leves “por lo que se pueden tratar con lo que llamamos medidas conservadoras”, añade la doctora. No obstante, un primer paso importante en todos los casos es comunicar al paciente el diagnóstico y explicarle bien lo que significa, posteriormente, “hay disponibles múltiples opciones terapéuticas que incluyen medidas dietéticas, mejorar el descanso y reducir el estrés y, por supuesto, tratamientos farmacológicos”. Sin embargo, “el tratamiento siempre dependerá de los síntomas que presente el paciente y la gravedad de estos, por lo que, se requiere un manejo personalizado e individualizado por paciente ya que no sirve el mismo para todos”, confirma. FEAD La Fundación Española del Aparato Digestivo (FEAD) es una institución privada sin ánimo de lucro, creada y promovida por la Sociedad Española de Patología Digestiva (SEPD) y sometida al protectorado del Ministerio de Educación y Ciencia. Entre sus objetivos principales destacan promocionar la salud digestiva de la población española, realizar campañas de prevención de las enfermedades digestivas mediante la educación sanitaria de la población, apoyar la investigación en gastroenterología y promover la formación de calidad de los profesionales sanitarios en esta especialidad. Cuenta con el apoyo y colaboración de los más de 3.340 especialistas socios de la Sociedad Española de Patología Digestiva (SEPD). Más información www.saludigestivo.es PARA MÁS INFORMACIÓN Y GESTIÓN DE ENTREVISTAS: Montse Llamas (636 820 201) mllamas@alaoeste.com Sonia Joaniquet (663 848 916) sjoaniquet@alaoeste.com
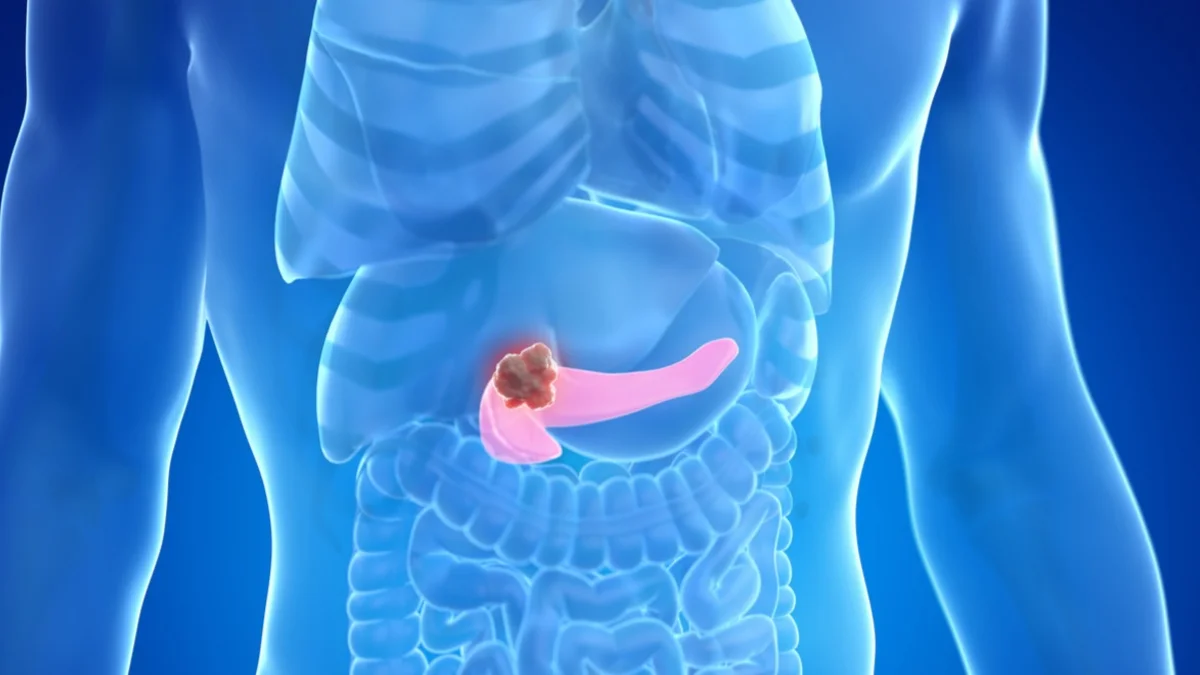
Se requiere una acción conjunta de todos los especialistas sanitarios para mejorar el diagnóstico precoz del cáncer de páncreas
20 de noviembre de 2024. El diagnóstico precoz del cáncer de páncreas requiere una acción conjunta y coordinada de todos los especialistas sanitarios, comenzando por atención primaria, para detectar aquellos casos en los que existan signos de alarma de padecer este tumor y conseguir así disminuir su elevada mortalidad. En este sentido, la Fundación Española del Aparato Digestivo (FEAD), se suma a la celebración del Día Mundial contra el cáncer de páncreas, celebrado el 21 de noviembre, para incidir en su relevancia, mortalidad y en la importancia de mejorar su diagnóstico temprano. El cáncer de páncreas es uno de los pocos tumores que sigue manteniendo sus elevadas cifras de mortalidad con el paso del tiempo porque, entre otros factores, “no se ha conseguido avanzar en el diagnóstico precoz”, indica el Dr. Julio Iglesias-García, tesorero de la Fundación Española del Aparato Digestivo (FEAD) y jefe de Sección del Área de Endoscopias Digestivas del Hospital Clínico Universitario de Santiago de Compostela. A pesar de los avances en las técnicas de imagen, “sigue habiendo un problema con la sospecha diagnóstica”. Por ello, “tenemos que trabajar en educarnos todos empezando por la atención primaria, que es el primer contacto con los pacientes” y de ahí, “tanto radiólogos, gastroenterólogos … podremos intentar detectar estos tumores lo antes posible”. Síntomas y causas Entre los síntomas principales se encuentran el dolor epigástrico (en la boca del estómago), pérdida de peso, náuseas y/o vómitos, o la presencia de ictericia, entre otros. Para mejorar el diagnóstico precoz, “uno de los síntomas que nos tiene que alertar son las personas con diabetes diagnosticadas recientemente que no son el típico perfil de diabetes tipo 2 con obesidad o sobrepeso”, si no aquellos “recientemente diagnosticados, pero más bien delgados”. Además, aquí también se incluyen los pacientes que comienzan de repente con un mal control de la diabetes y con una pérdida de peso excesiva. “Ambas situaciones nos pueden indicar que hay un problema en el páncreas más grave detrás”, explica el Dr. Iglesias-García. Los antecedentes familiares y las mutaciones genéticas también son factores de riesgo importantes que deben ser tenidos en cuenta y requieren seguimiento porque tienen más probabilidades de desarrollar este tumor. “Realizar un buen historial clínico que incluya la anamnesis de antecedentes familiares puede llevarnos al diagnóstico antes de que aparezcan los síntomas”, añade. Entre las distintas causas que pueden influir en la aparición de este tumor se encuentran el consumo de alcohol y el tabaquismo, de hecho, “los pacientes fumadores tienen mayor riesgo de padecer cáncer de páncreas”. Aunque, “la realidad es que la mayoría de los pacientes son esporádicos”, apunta el experto. Por todas estas razones, se recomienda adoptar hábitos de vida saludables, como no fumar, limitar el consumo de alcohol, hacer ejercicio y mantener una dieta equilibrada porque “fomentar un estilo de vida saludable no solo beneficia al páncreas, sino también a la salud en general”, enfatiza. Diagnóstico Una vez que ya existe la sospecha de la presencia de cáncer de páncreas, la ecoendoscopia es la herramienta más útil para su detección. “Desarrollar unidades de ecoendoscopia con acceso fácil y rápido para los pacientes es crucial para identificar estos tumores, especialmente los más pequeños”, además, “esta técnica también permite caracterizar estas lesiones y biopsiarlas si es necesario”, explica el Dr. Iglesias-García. Posteriormente, se realizan pruebas complementarias como el TAC, resonancia…, pero “tenemos que ser conscientes de que para el diagnóstico en fases iniciales la prueba por excelencia es la ecoendoscopia y nos permitirá confirmar la sospecha diagnóstica de este tumor”. Por lo que el diagnóstico se debe basar en una estrategia centrada en, por un lado, la sospecha y por otro, la confirmación mediante la realización de pruebas según los protocolos pancreáticos específicos. Tratamiento El tratamiento del cáncer de páncreas es multifactorial y se debe tratar de una manera individualizada por paciente. En este sentido, no solo necesita un enfoque oncológico centrado en quimioterapia, si no, además, “se necesita un tratamiento de soporte”, apunta el experto. Esto incluye un tratamiento enzimático sustitutivo, ya que muchos pacientes padecen insuficiencia pancreática. Además, “optimizar el tratamiento del dolor, abordar la malnutrición y un tratamiento local de los nervios que dirigen el dolor pancreático son esenciales para mejorar la calidad de vida del paciente”. Por otro lado, se están explorando nuevas estrategias de tratamiento local guiado por ecoendoscopia como, por ejemplo, el uso del fósforo-32 y, aparte, la radiofrecuencia. “Todo esto suponen nuevas ventanas de oportunidad para el tratamiento y las opciones que podemos ofrecer a los pacientes”, concluye el Dr. Julio Iglesias-García. FEAD La Fundación Española del Aparato Digestivo (FEAD) es una institución privada sin ánimo de lucro, creada y promovida por la Sociedad Española de Patología Digestiva (SEPD) y sometida al protectorado del Ministerio de Educación y Ciencia. Entre sus objetivos principales destacan promocionar la salud digestiva de la población española, realizar campañas de prevención de las enfermedades digestivas mediante la educación sanitaria de la población, apoyar la investigación en gastroenterología y promover la formación de calidad de los profesionales sanitarios en esta especialidad. Cuenta con el apoyo y colaboración de los más de 3.340 especialistas socios de la Sociedad Española de Patología Digestiva (SEPD). Más información www.saludigestivo.es PARA MÁS INFORMACIÓN Y GESTIÓN DE ENTREVISTAS: Montse Llamas (636 820 201) mllamas@alaoeste.com Sonia Joaniquet (663 848 916) sjoanquet@alaoeste.com
Obesidad y enfermedades digestivas, una amenaza silenciosa con alta prevalencia y gran repercusión
3 de marzo 2025. La obesidad es una de las enfermedades que más patologías asociadas o derivadas de ella conlleva, con una tasa de prevalencia que ha aumentado considerablemente en las últimas décadas. En este contexto y con motivo del Día Mundial de la Obesidad, celebrado el 4 de marzo, la Fundación Española del Aparato Digestivo (FEAD) busca concienciar sobre esta patología, la importancia de adoptar medidas preventivas para reducir su impacto en la salud digestiva y generar un cambio en la visión de esta enfermedad. En nuestro país, el 16,5% de los hombres y el 15,5% de las mujeres mayores de 18 años padecen obesidad1 y “la situación es especialmente alarmante en la población infantil, con una prevalencia del 13,4% en niños y del 7,9% en niñas2”, apunta la Dra. Pilar Esteban, responsable del Comité de Nutrición de la Fundación Española del Aparato Digestivo (FEAD) y médico especialista del aparato digestivo y nutrición clínica. Además, se prevé un aumento en la tasa de prevalencia de la obesidad en nuestro país para la próxima década, “lo que nos deja un panorama preocupante”, señala. Impacto de la obesidad en el aparato digestivo “La obesidad no solo está relacionada con enfermedades metabólicas y cardiovasculares”, apunta la Dra. Esteban, “sino que, además, afecta directamente al aparato digestivo aumentando el riesgo de padecer distintas patologías”, entre las que se encuentran la enfermedad hepática metabólica (MASLD, por sus siglas en inglés), el reflujo gastroesofágico, litiasis biliar, y distintos tipos de cáncer digestivo, entre otras. Atendiendo a esto, la mayoría de las personas con obesidad mórbida presenta algún grado de afectación hepática como la enfermedad hepática metabólica (MASLD) que puede progresar a esteatohepatitis hepática primero, y sufrir complicaciones dando lugar a fibrosis hepática y cirrosis, aparte de aumentar el riesgo de carcinoma hepatocelular. En este sentido, la enfermedad hepática metabólica se ha convertido en una prioridad de salud pública debido a su alta prevalecía, las complicaciones que puede originar y su diagnóstico tardío ya que se manifiestan pocos, o ningún síntoma, en sus primeras etapas. Además, la obesidad es el factor de riesgo más importante para el desarrollo de reflujo gastroesofágico, ya que el exceso de grasa abdominal aumenta la presión intraabdominal, facilitando el paso del ácido gástrico al esófago. Esto eleva el riesgo de hernia de hiato, esofagitis, esófago de Barrett y adenocarcinoma esofágico, “cuyo riesgo es mayor en personas obesas que en aquellas con peso saludable”, señala. Igualmente, el exceso de peso puede afectar a la vesícula biliar aumentando el riesgo de padecer cálculos biliares a causa de la hipersecreción del colesterol en la bilis y la disminución de la motilidad vesicular, “lo que suele ser una complicación muy frecuente”, apunta la experta. Atendiendo al colon, la obesidad está relacionada con un mayor riesgo de diverticulosis colónica y diverticulitis aguda, “esto junto con sedentarismo y dieta baja en fibra, favorece la complicación de los divertículos del colon aumentando el riesgo de perforaciones y abscesos”. Cabe destacar la fuerte vinculación de la obesidad con el cáncer digestivo siendo un factor de riesgo importante para desarrollar cáncer de esófago, hígado, vesícula biliar, páncreas, colon y recto. En este sentido, factores provocados por un exceso de peso como la resistencia a la insulina, inflamación crónica, alteración de las hormonas intestinales y de la microbiota intestinal favorecen la proliferación celular y el desarrollo de tumores malignos. Obesidad, es necesario un cambio de paradigma La obesidad es una enfermedad sistémica, heterogénea, crónica, multifactorial, recurrente y, cada vez, más prevalente siendo una de las que más afectan a la calidad de vida de quienes la padecen. Además, “es importante destacar que la mitad de personas con obesidad se enfrentan a un estigma social presente en distintas facetas de su vida”, expresa Javier Crespo, profesor de medicina en la Universidad de Cantabria, investigador del Instituto de Investigación Sanitaria Valdecilla (IDIVAL) y experto de la Sociedad Española de Patologías Digestiva (SEPD) y la Fundación Española del Aparato Digestivo (FEAD). Este estigma muchas veces es consecuencia de una falsa creencia de falta de compromiso, autodisciplina o fuerza de voluntad de las personas enfermas para mejorar esta situación, lo que provoca una percepción más grave y discapacitante que la que puedan tener otras dolencias. De hecho, esto se extiende hasta el plano sanitario ya que en muchas ocasiones los profesionales “han tenido complicaciones a la hora de atender a estos pacientes a causa de no disponer de las opciones terapéuticas más adecuadas” lo que ha llevado a escenarios como falta de seguimiento en consulta o la inequidad económica para llevar a cabo el tratamiento. Todo esto no solo pone de manifiesto el impacto social, económico y sanitario de esta enfermedad, sino, además, la necesidad de generar un cambio encaminado a eliminar este estigma centrado en la investigación, información, educación y respeto hacia esta enfermedad. Prevención y tratamiento de la obesidad El abordaje de esta enfermedad debe erradicar en un tratamiento integral resultante de la combinación de distintos mecanismos que respondan no solo a la perspectiva biológica, sino, además, a su perspectiva social y encaminadas a mejorar la calidad de vida del paciente. Aquí cobra especial relevancia la adopción de hábitos de vida saludables que ayuden a prevenir enfermedades digestivas y el impacto que puede tener el exceso de peso en la salud. Estas medidas incluyen una pérdida de peso moderada y sostenida, una alimentación equilibrada, actividad física regular y seguimiento médico, entre otras. Además, hay que tener en cuenta medidas psicológicas, fármacos de última generación y soluciones intervencionistas endoscópicas o quirúrgicas, que no solo son beneficiosas para la obesidad, sino también, para las patologías asociadas que conlleva. Todo esto debe ir acompañado de estrategias efectivas que permitan el correcto conocimiento de estos hábitos saludables y la comprensión de los consejos educativos y sanitarios. FEAD La Fundación Española del Aparato Digestivo (FEAD) es una institución privada sin ánimo de lucro, creada y promovida por la Sociedad Española de Patología Digestiva (SEPD) y sometida al protectorado del Ministerio de Educación y Ciencia. Entre sus objetivos