El objetivo del tratamiento es reducir la presión del esfínter esofágico inferior (EEI) para facilitar el paso de los alimentos, ya que actualmente no existe una terapia capaz de revertir la pérdida de las células ganglionares ni de recuperar por completo la función del esófago.
A la hora de decidir la mejor opción terapéutica se valoran factores como la edad, el sexo, las enfermedades asociadas, las preferencias de la persona y la experiencia del centro con las distintas técnicas disponibles.
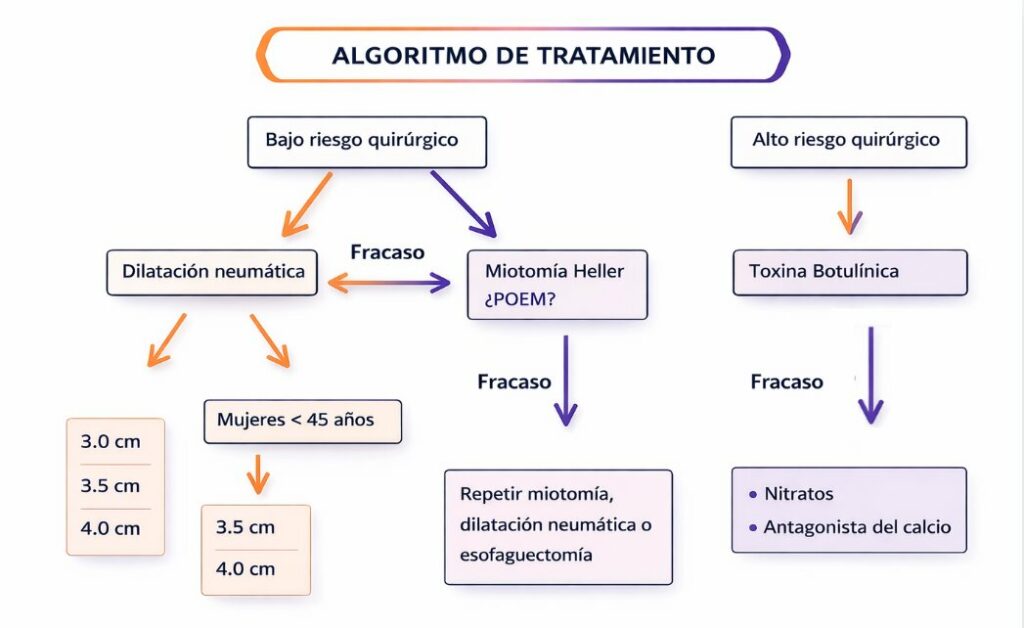
La estrategia considerada más coste-efectiva suele ser empezar con la dilatación neumática y reservar la cirugía (miotomía) para los casos en los que esta no funcione. Habitualmente se aconseja realizar hasta tres dilataciones antes de valorar un procedimiento quirúrgico.
A continuación, se describen las principales opciones de tratamiento:
Dilatación neumática endoscópica
Presenta una alta tasa de éxito inicial (alrededor del 85% al primer mes), aunque la eficacia puede disminuir con los años; aproximadamente un tercio de las personas experimenta recaída entre el cuarto y el sexto año. La complicación más frecuente a medio y largo plazo es el reflujo gastroesofágico, que en muchos casos puede ser asintomático. La complicación más grave, aunque poco habitual, es la perforación del esófago (≈2% de los pacientes).
Miotomía de Heller (acompañada de funduplicatura)
Suele ofrecer mejores resultados y mayor duración del efecto que la dilatación. Consiste en cortar las fibras musculares del EEI por su parte anterior, extendiendo la sección unos centímetros hacia el estómago y otros 5–6 cm hacia el esófago. Lo habitual es realizarla mediante laparoscopia.
Un estudio retrospectivo en 1.461 personas mostró que el 81% recibió dilatación como primera opción y el 19% cirugía. El riesgo de necesitar un segundo tratamiento tras 1, 5 y 10 años fue del 37%, 56% y 63% en quienes comenzaron con dilatación, frente al 16%, 30% y 37% en quienes se operaron inicialmente.
POEM (Per-oral Endoscopic Myotomy)
Es una miotomía realizada por vía endoscópica. Entre las complicaciones inmediatas (aprox. 3%) se incluyen neumotórax, sangrado o perforación esofágica. A corto y medio plazo puede aparecer reflujo gastroesofágico en un 17–21% de los casos aunque clínicamente no está resultando tan relevante como se esperaba.
Actualmente el POEM es la técnica de elección en el tratamiento de la acalasia según las principales guías de practica clínica siempre que el centro donde se practique tenga el expertise necesario para la realización de la técnica.
Toxina botulínica
La inyección de toxina botulínica disminuye la liberación de acetilcolina y reduce la presión basal del EEI, facilitando el vaciamiento del esófago por gravedad. La eficacia inicial ronda el 80%, pero desciende con el tiempo: alrededor del 68% a los seis meses y del 54% al año.
Tratamiento farmacológico
Se reserva para personas con alto riesgo quirúrgico y en quienes la toxina botulínica no ha funcionado. Los fármacos más utilizados son:
- Nifedipino (10–30 mg unos 30 minutos antes de las comidas)
- Nitrato de isosorbide (5 mg aproximadamente 10 minutos antes de las comidas)